Вопросы пациентов об отеках на ногах (нижних конечностях)
Избавиться от отёков ног в большинстве ситуаций вы сможете только при помощи доктора. Сначала необходимо выяснить причину отёка. Начать диагностику можно с визита к терапевту и флебологу.
Отёк ног при варикозе вен нижних конечностей возникает вследствие нарушения работы клапанного аппарата венозных сосудов. Это приводит к застою жидкости и формированию отёчности.
Отёк ног лечится в зависимости от причины, его вызвавшей. Патология сердца, почек, венозной системы, травмы требуют своего, определённого лечения. Начать лечить отёк ног нужно с обращения к хорошему, внимательному доктору.
Если отекают ноги, возможно, потребуется обратиться к нескольким специалистам. Начать можно с терапевта или кардиолога.
Если у вас отекла одна нога необходимо срочно обратиться за медицинской помощью. Лучше посетить флеболога и ортопеда. Односторонняя отёчность нижней конечности может быть признаком такого грозного состояния, как тромбоз глубоких вен.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения?5
- преодолевать желудочный сок без потери эффективности;
- распределяться по пищевому комку;
- быстро попадать в кишечник и активизироваться;
- переваривать жиры, углеводы, белки.
Попадание таблетированных форм ферментов в кишечник затруднено, в отличие от малюсеньких частиц, в виде которых выпускается Креон. Делить, дробить или разжевывать таблетки нельзя, так как это приводит к снижению эффективности действующего вещества.
Как правило, для устранения тяжести после еды и неприятных других симптомов достаточно 1 капсулы Креон 100006. 10000 – это количество единиц липазы, фермента, который отвечает за расщепление жиров. Бояться этой цифры не стоит. Наш организм вырабатывает до 720 000 таких единиц во время каждого приема пищи7. Таким образом, доза Креон является лишь поддержкой собственного пищеварения. Креон не имеет аналогов в группе ферментов, так как ни один другой препарат не выпускается в виде минимикросфер8.
Преимущества Креон:
- дополняет собственное пищеварение;
- капсула быстро растворяется в желудке6;
- не разрушается в желудке (каждая минимикросфера имеет защитную оболочку);
- уникальные минимикросферы равномерно перемешиваются с пищей для ее лучшего переваривания;
- действует в кишечнике уже через 15 минут после попадания в него5.
Узнать подробнее, чем отличается Креон от других препаратов можно здесь.
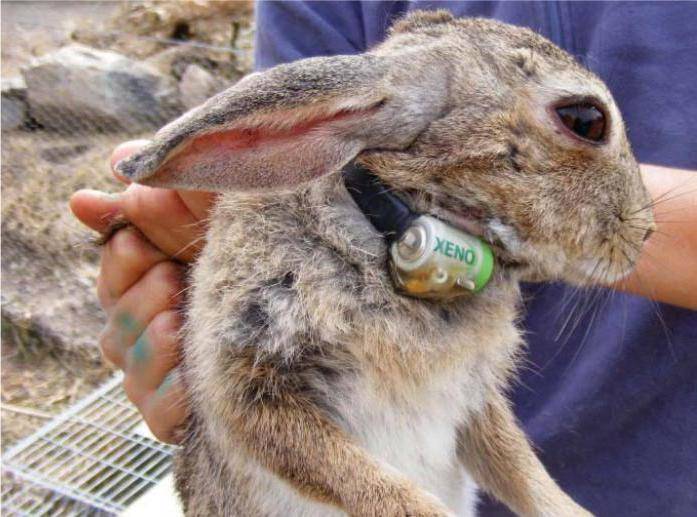
Как уберечь кроликов от болезней
Если вы являетесь счастливым владельцем кроликов на приусадебном участке или только задумываетесь над тем, чтобы завести ушастых зверушек, эта статья для вас. Мы расскажем о некоторых распространенных болезнях кроликов – их очень сложно вылечить, но можно избежать, если принять необходимые меры вовремя.
ВГБК и миксоматоз
Часто можно услышать от владельца кроликов такую фразу: «Я своих не прививаю – они и так здоровые». Эта фраза на самом деле должна звучать так: «Мне пока везло, и мои кролики не подхватили ВГБК и миксоматоз». Что это за таинственные болезни и почему прививка ушастым нужна обязательно?
ВГБК (вирусная геморрагическая болезнь кроликов) – это заболевание может передаваться при контакте с зараженными животными, через насекомых, траву. Вирус даже может «путешествовать» на обуви или одежде человека. Болезнь эта практически никак не проявляется (кролики просто падают замертво), она смертельно опасна, и вылечить ее нельзя.
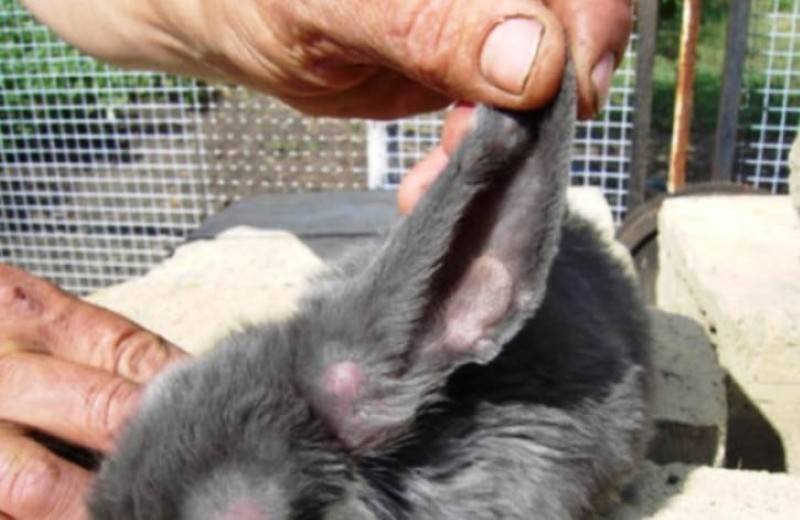
Миксоматоз – болезнь, передающаяся через прямой контакт с зараженным животным или укус кровососущих насекомых. У больных кроликов на коже и слизистых тканях образуются отеки и узелки. Через некоторое время животное погибает. Лечение миксоматоза длительное и практически бесполезное.
Единственная действенная профилактика этих заболеваний – своевременные прививки. Они бывают комплексными (от обеих болезней сразу) и от каждой болезни отдельно. Вакцина должна храниться правильно (в сухом, темном, прохладном месте – при 2–8 °С). Остатки вакцины, не использованные в течение 4 часов после вскрытия упаковки, подлежат утилизации.
ВАЖНО
Единственная действенная профилактика заражения ВГБК и миксоматозом – своевременные прививки.
Диарея и запор
Из-за особенностей пищеварительной системы оба этих недуга опасны для кроликов и даже могут привести к летальному исходу. Вследствие диареи очень быстро наступает обезвоживание организма, а затем и гибель животного.
Причин диареи может быть несколько:
- Кокцидиоз (вирусное заболевание, преимущественно поражает крольчат). Обязательно лечение ветеринарными препаратами.
- Отравление.
- Проблемы с рационом (непривычная, некачественная, не подходящая для кроликов пища).
Что касается запора (желудочно-кишечного стаза), то причины могут быть следующими:
- Инфекционные заболевания.
- Проблемы с рационом.
- Стресс.
Если кролики долгое время не едят и не производят фекалии, срочно нужно принять меры: в первую очередь, проанализировать рацион ушастых и условия выращивания.
Возможные причины
Фермеров пугает отсутствие жвачки у коровы, поскольку это свидетельствует о серьезных нарушениях. К причинам проблем относят следующее:
- проглатывание несъедобной пищи, которая провоцирует повреждение рубца;
- стрессовые факторы;
- патологии – прежде всего, атония и тимпания рубца;
- непроходимость желудочно-кишечного тракта – это состояние называют травматическим ретикулитом;
- последородовые проблемы – при этом наблюдается смещение органов.
После выявления провоцирующего фактора требуется ветеринарная помощь или применение народных средств.
Атония
Распространенной причиной, по которой животное не жует жвачку, является атония. При этой патологии наблюдается потеря желудочного тонуса. Она может возникать после отела или в других случаях. Ключевым признаком нарушения считается утрата аппетита у животного.
Мнение эксперта
Заречный Максим Валерьевич
Агроном с 12-ти летним стажем. Наш лучший дачный эксперт.
Задать вопрос
Если животновод не примет мер, такое состояние спровоцирует прекращение функционирования преджелудков и остановку пищеварения. Как следствие, есть риск быстрого наступления смерти.
Для терапии стоит применять настойку чемерицы, которая продается в специальных аптеках. Для этого на 400 миллилитров воды рекомендуется взять 2 миллилитра настойки. Готовый состав стоит влить в ротовую полость. Повторить процедуру следует спустя 20 минут. Ветеринар может ввести раствор «Карбохалина». Его концентрация должна составлять 0,1 %.
Тимпания рубца
Если корова не ест и не пьет, причиной может быть тимпания. При этом нарушении наблюдается закупорка пищевода. Такое состояние сопровождается скоплением газов в рубце. Признаки нарушения появляются при переедании обычной травы. Также к тимпании приводит употребление замороженного или испорченного корма. Подобная еда негативно влияет на состояние рубца, вызывая на него повышенную нагрузку.
Обычно причиной проблем становится невнимательность фермера и нарушение правил кормления коров. Это особенно актуально при использовании корнеплодов. Их рекомендуется резать большими кусками. Дробить пищу нельзя.
Причины и симптомы кокцидиоза у КРС, лечение и профилактикаЧитать
Для КРС характерны определенные физиологические особенности. Они приводят к тому, что животное не способно пережевать небольшие фрагменты корнеплодов до состояния кашицы. Это вызывает их попадание в пищевод, что становится причиной закупорки прохода.
Справиться с проблемой поможет особый терапевтический метод. Он подразумевает вливание в рот коровы 1 стакана растительного масла. Предварительно ротовую полость требуется открыть и хорошо вытащить язык. Иногда фермеры проводят растирание левой части живота коровы. Для этого допустимо применять щетку или жгут из соломы. Такая процедура способствует продвижению пищи и устранению закупорки.
Травматический ретикулит
Если корова потеряла аппетит, можно заподозрить наличие травматического ретикулита. Такое нарушение у КРС может появляться, если животное кормят сеном, в котором могут присутствовать гвозди, фрагменты стекла или другие чужеродные объекты. При этом животное широко ставит ноги, у него возникает слабость, изгибается спина.
Для удаления чужеродных объектов из металла из организма можно применять магнитный зонд. Если получить результат не удается, животное рекомендуется посадить на диету. Для этого используют мягкое сено. Также для этой цели подходят мучные болтушки.
Отел
Рождение детеныша считается серьезным стрессом для коровы. Потому утрата жвачки может наблюдаться до родов и после них. Если корова перестала жевать перед отелом, это может быть связано с нарушением расположения органов. Оно обусловлено ростом плода. После отела нарушение возникает вследствие движения теленка по родовым путям.
Также лечить патологию можно травяными продуктами – настойкой ромашки или полыни. Эти вещества безвредны для взрослых животных и детенышей. Чтобы сделать раствор, потребуется 2 миллилитра травяной настойки на 500 миллилитров воды. Также для коров можно использовать гидрохлоридную минеральную воду. За 1 прием рекомендуется дать животному 2 литра такой жидкости. Это средство активизирует функции пищеварения и восстанавливает работу желудка.
Карантин в населенном пункте
При появлении диагноза -геморрагическая болезнь, согласно постановлению областного губернатора, в населенном пункте устанавливают карантин, при котором нужно действовать согласно регламенту по профилактике и борьбе с вирусом.
В этом случае запрещается делать следующее:
- ввозить и вывозить кроликов, корм и продукты переработки тушек;
- переселять кроликов;
- организовывать выставки и прочие мероприятия;
- обмениваться кроликами с другими заводчиками;
- торговать животными, шкурками или продуктами убоя;
- заготавливать и давать особям траву или сено из мест, где могли быть больные животные;
- скармливать кроликам растительные отходы без предварительного обеззараживания.
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать2,3:
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления маркеров нутритивного статуса;
- анализ на фекальную эластазу кала;
- ультразвуковое исследование. В некоторых случаях ультразвуковое исследование (УЗИ) может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики желудочно-кишечного тракта (ЖКТ);
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей.
Лечение хронического панкреатита
Ответ на вопрос “как вылечить хронический панкреатит” даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает2,3,4:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен содержать высококалорийную пищу, без острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 “голодных” дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, задача которых – компенсировать нарушенную работу поджелудочной железы. Дело в том, что поджелудочная железа не восстанавливается (это не печень), и потому работать в полную силу при хроническом панкреатите уже не сможет. Именно поэтому первой линией терапии являются ферментные препараты, которые должны приниматься пожизненно. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон;
- комплексную терапию. Может включать прием спазмолитиков или анальгетиков, антисекреторных и дезинтоксикационных лекарственных средств. Терапию проводят под наблюдением врача с точным соблюдением указаний;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача.
Что делать, если обострение панкреатита застигло внезапно, а скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли3.
Кистозный фиброз легких: клинические проявления
У большинства больных признаки мукивисцидоза проявляется уже в грудном возрасте. Намного реже симптоматика начинает беспокоить в подростковом возрасте. Крайне редко диагностируется кистозный фиброз у взрослых пациентов. Симптомы, как правило, прогрессируют со временем.
Вязкий секрет, скапливающийся в легких, нарушает нормальный газообмен, что в свою очередь становится причиной развития дыхательной недостаточности. Поскольку бронхиальная слизь не в состоянии выполнять свою защитную функцию, в легочной ткани развивается болезнетворная микрофлора. На фоне хронических воспалительных процессов меняется структура бронхиального дерева, происходит патологическое расширение и деструкция крупных бронхов (бронхоэктаз).
Кистозное поражение легких у грудничков сопровождается такими симптомами:
- отставание в росте и развитии по сравнению со сверстниками;
- длительный кашель с мокротой, в которой иногда могут присутствовать кровяные включения;
- затрудненное дыхание;
- хрипы в грудной клетке при попытках глубоко вдохнуть воздух;
- хронические инфекции легких и придаточных пазух носа;
- солоноватый вкус кожи, который родители могут ощущать, целуя своего ребенка.
У детей в возрасте 5-15 лет кистозный фиброз легких часто сопровождается кишечными расстройствами. Постоянно беспокоят колики, вздутие, приступообразная боль в животе, частая рвота.
Признаки легочной формы кистозного фиброза у взрослых пациентов:
- частые приступы мучительного кашля с выделением вязкой мокроты с гнойными и кровяными включениями;
- одышка;
- обильные выделения из носа, хроническое раздражение слизистой, чихание;
- слабость, вялость;
- бледность кожных покровов, цианоз слизистой.
Часто развиваются сопутствующие осложнения:
- хронический синусит – инфекционно-воспалительный процесс, поражающий слизистую оболочку околоносовых пазух;
- плеврит – инфекционно-воспалительное поражение серозной ткани, окружающей легкие;
- кровохарканье и легочное кровотечение, являющееся следствием истончения стенок дыхательных путей и их повреждения в результате сильного кашля;
- пневмоторакс – патологическое скопление газов в плевральной полости, при котором происходит спадение тканей легких, сдавливание кровеносных сосудов средостения и его смещение, расстройство функции дыхания и кровообращения;
- легочное сердце – увеличение и расширение правых отделов мышцы миокарда, возникшее в результате гипертензии малого круга кровообращения;
- эмпиема плевры – воспаление плевральной ткани, сопровождающееся образованием и скоплением гнойного экссудата в плевральной полости;
- бронхоэктаз – расширение и деструкция крупных бронхов, вызванное хронической инфекцией и воспалительным процессом;
- сердечно-легочная недостаточность, приводящая к летальному исходу.
Как избавиться от сухих мозолей?
Хорошей профилактикой разрастания мозолей является медицинский педикюр — небольшие ороговевшие участки быстро удаляются специальными насадками абсолютно безболезненно. Если образование расположено в глубоких слоях кожи, его высверливают инструментами с последующей обработкой противовоспалительными средствами. Также в лечении мозолей применяются: криодеструкция, хирургическое иссечение, лазер. Последний хорошо зарекомендовал себя по причине выраженного антибактериального эффекта и атравматичности процедуры. После удаления мозолей следует избегать ношения тесной обуви и регулярно смягчать кожу ног посредством ванночек, нанесения увлажняющих средств, профилактики появления огрубелых участков. Необходимо тщательно соблюдать личную гигиену, пользоваться индивидуальными пемзами для ног, своевременно лечить грибок стоп.
Обеззараживающие мероприятия
После выявления вируса геморрагической болезни в районе или хозяйстве должны быть проведены определенные обеззараживающие мероприятия:
- строгий подворный учет поголовья кроликов, контролируемый администрацией поселения;
- клинический осмотр для выявления больных особей;
- заболевшие и подозрительные животные истребляются бескровным способом и сжигаются;
- все кролики проходят иммунизацию в целях профилактики и лечения;
- оставшееся не заболевшее поголовье вакцинируют;
- помещения и инвентарь тщательно очищаются и дезинфицируются;
- проводятся разъяснительные работы, а в СМИ публикуются статьи о способах предотвращения распространения вируса;
- ежедневно помещения для содержания животных подвергают дезинсекции;
- заготовленные ранее кроличьи шкурки хранятся изолированно, но предварительно их нужно упаковать в плотную обеззараженную ткань (иногда назначают дополнительную дезинфекцию).
Если нет вакцины, во избежание распространения геморрагической болезни необходимо уничтожить все поголовье. Молодых и заболевших кроликов до 2-х месяцев убивают бескровно, после чего сжигают со шкурками.
Здоровых взрослых особей убивают на мясо, которое должно остаться в неблагополучном хозяйстве (вывоз строго воспрещен). При этом должны соблюдаться все установленные ветеринарно-санитарные нормы для предотвращения распространения вируса.
Тушки животных, которые были убиты на мясо, требуют тщательной проварки, после чего их можно продавать, не вывозя из района. Все оставшиеся отходы типа лапок, голов, внутренностей и крови должны быть продезинфицированы и утилизированы в так называемой яме Беккари, то есть — сожжены.
Другие причины появления отека ног (нижних конечностей)
- Локализованный отек ног (нижних конечностей) может быть также следствием травмы, гематомы (скопление крови в мягких тканях), инфекций, перелома, поверхностного тромбофлебита (сгустки в венах жировой ткани), разрыва сухожилия или мышцы, кисты в суставе (например, синовиальная киста в колене), а иногда и спонтанное кровотечение в ткань из-за разрыва кровеносного сосуда.
- Хронический отек ног (нижних конечностей) также может быть вызван состояниями, которые приводят к общему увеличению жидкости тела, что может быть более выражено в ногах из-за действия силы тяжести, например:
- Застойная или ишемическая сердечная недостаточность,
- Легочная гипертензия,
- Перикардит, ограничивающий насосную функцию сердца,
- Беременность,
- Идиопатический отек, часто поражающий как верхние, так и нижние конечности у женщин в пременопаузе,
- Заболевания печени,
- Заболевания почек,
- Гипотиреоз,
- Состояния с низким содержанием белка, такие как недоедание, потеря белка из-за болезни, болезней почек или кишечника,
- Медикаментозный отёк.
- Некоторые из наиболее распространенных лекарств, вызывающих отек ног, — это нестероидные противовоспалительные препараты, принимаемые для снятия боли или дискомфорта при артрите, и блокаторы кальциевых каналов, принимаемые при сердечных заболеваниях или гипертонии. Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
- Антигипертензивные препараты, блокаторы кальциевых каналов, бета-блокаторы (клонидин, гидралазин, метилдопа, миноксидил)
- Нестероидные противовоспалительные препараты (ибупрофен, напроксен и многие другие в этом классе)
- Гормоны (эстроген, прогестерон, тестостерон)
- Целлюлит, инфекция кожи и жировых тканей ноги могут вызвать отек ног с болью и болезненностью. Боль от целлюлита может быть очень сильной или проявляться пастозностью и легкой болью с кожей от розового до ярко-красного цвета.
- Отек стопы, особенно если кожа не образует ямок при кратковременном надавливании, может быть вызван лимфедемой, нарушения работы микроскопической сети каналов, которые перемещают тканевую жидкость от конечности обратно в кровоток на уровне верхней части стопы и груди.
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
- Врожденную – присутствует при рождении,
- Приобретенную – из-за рецидивирующей инфекции или непроходимости лимфатичеких сосудов,
- Послеоперационное – иссечение вены для венозных трансплантатов, лимфодиссекция при опухоли,
- Злокачественные новообразования – лимфома или другие заболевания, поражающие лимфатические узлы,
- Ожирение – из-за сдавления лимфатических каналов в брюшной полости или тазу.
После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
Симптомы заболеваний кишечника
Кишечник делится на тонкую и толстую кишку. Каждой из них соответствуют свои заболевания. Но симптомы могут быть как общими, так и характерными для определенной локализации.
Общие симптомы:
Расстройства стула (запоры и поносы);
Вздутие живота, урчание в нем;
Посторонние примеси в кале (кровь, слизь, гной);
Ложные позывы на опорожнение;
Резкое похудение;
Слабость, быстрая утомляемость;
Чувство вздутия, тяжести;
Повышенное газообразование;
Повышенное или пониженное артериальное давление.
Симптомы болезней тонкой кишки:
Боль в области пупка. Может возникнуть через несколько часов после приема пищи;
Звуки «переливания» в животе;
Повышение температуры (при воспалительных заболеваниях);
Тошнота, рвота. Возникает через несколько часов после еды;
При давнем течении болезни также могут краснеть глаза и снижаться зрение, кожа становится сухой, а ногти ломкими, возникают частые головные боли.
Симптомы болезней толстой кишки:
Сильная или тупая боль в животе, которая локализуется по бокам. Не связана с приемом пищи и часто возникает под вечер;
Частая отрыжка;
Металлический привкус во рту;
Недержание газов.
Диагностика заболеваний кишечника
Для диагностики кишечника проводят специальные исследования, чтобы оценить его состояние и строение:
Консультация врача-гастроэнтеролога. На приеме специалист проведет анамнез пациента: выслушает жалобы, спросит про образ жизни, питание, назначит необходимые анализы и исследования.
Анализ крови. Увеличение некоторых показателей может соответствовать определённым недугам кишечника. Например, увеличение эозинофилов наблюдается при заражении глистами.
Анализ мочи и кала. Например, анализ на фекальный кальпротектин поможет диагностировать болезнь Крона.
Инструментальные методы:
Колоноскопия. Многие опасаются этой процедуры, но на сегодняшний день она может проводится под наркозом без малейших болевых ощущений. Помимо этого, колоноскопия является самым эффективным способом исследования толстой кишки.
Эндоскопия. При помощи эндоскопа врач имеет возможность оценить состояние тонкой кишки.
Ректоскопия. Безболезненный метод исследования, позволяющий увидеть патологии на глубине 25-30 см от анального отверстия.
Гастроскопия (ФГДС). Проводится с помощью гибкого эндоскопа, что позволяет осмотреть изнутри желудок, пищевод и двенадцатиперстную кишку. Считается одним из самых эффективных методов исследования ЖКТ.
Ирригоскопия с использование контрастного вещества. Во время процедуры в прямую кишку вводят контрастное вещество, после чего проводят рентгенографию. Эта процедура позволяет исключить наличие опухолей, перфорации и стеноза стенок кишечника.
Ректально-пальцевое обследование. В процессе такого осмотра врач может исключить или подтвердить такие недуги, как геморрой, проктит, анальные трещины.
Компьютерная томография (КТ) и магнитно- резонансная томография (МРТ). Эти виды исследования применяются по строгим показаниям.
Капсульная эндоскопия. Это самый новейший метод исследования желудочно-кишечного тракта. Считается неинвазивным и безболезненным. Суть состоит в том, что пациент проглатывает очень маленькую капсулу с камерой, а потом направляется в дневной стационар для наблюдения в течение 8-12 часов.
Лечение
Большинство судорог могут быть прерваны с помощью растяжения мышцы. Для многих судорог ног и стоп это растяжение часто может быть достигнуто путем вставания и ходьбы. При судорогах икроножных мышц возможно сгибание лодыжки с помощью руки, лежа в постели с вытянутой прямо ногой. При писчем спазме нажатие рукой на стенку с пальцами вниз позволит растянуть сгибатели пальцев.
Также можно провести аккуратный массаж мышцы, что позволяет расслабить спазмированную мышцу. Если судорога связана с потерей жидкости, как это часто бывает при активной физической нагрузке, необходима регидратация и восстановление уровня электролитов.
Мышечные релаксанты могут быть использованы в краткосрочной перспективе в определенных ситуациях, для того чтобы позволить мышцам расслабиться при травмах или других состояниях (например радикулопатии). К этим препаратам относятся Циклобензаприн (Flexeril), Орфенадрин (NORFLEX) и баклофен (Lioresal).
В последние годы стали успешно использоваться инъекции терапевтических доз токсина ботулизма (Ботокс) при некоторых дистонических мышечных расстройствах, которые локализованы в ограниченной группе мышц. Хороший ответ может длиться несколько месяцев и более, и инъекции могут быть повторены.
Лечение судорог, которые связаны с конкретными заболеваниями, как правило, фокусируется на лечении основного заболевания.
В тех случаях, когда судороги серьезные, частые, продолжительные, плохо поддаются лечению или не связаны с очевидной причиной, то в таких случаях требуется как дополнительное обследование, так и более интенсивное лечение.
Симптомы и диагностика мышечных судорог
Характерно, что судорога часто довольно болезненна. Как правило, пациенту приходится прекращать деятельность и срочно принимать меры для облегчения судорог; человек не в состоянии использовать пораженную судорогой мышцу во время судорожного эпизода. Тяжелые судороги могут сопровождаться болезненностью и отеком, которые могут иногда сохраняться до нескольких дней после того, как судорога исчезла. В момент судороги затронутые мышцы будут выпирать, на ощупь будут твердыми и болезненными при пальпации.
Диагностика судорог обычно не представляет трудностей, но выяснение причин может потребовать как тщательного сбора истории болезни, так инструментальных и лабораторных методов обследования.
История появления ВГБК
Впервые заболевание было зарегистрировали в Китае в 1984 году, где оно распространилось очень широко. Впоследствии через крольчатину, импортированную страной, вирус добрался до Италии, охватив почти все регионы, где на тот момент популяция кроликов насчитывала 80 миллионов. После этого в стране выявили примерно 600 очагов заболевания, а многие разводчики кроликов моментально обанкротились. Позднее заболевание регистрировали и в других европейских странах, в юго-восточной части Азии и США.
В Россию болезнь попала в 1986 году и была выявлена на Дальнем Востоке в совхозе, граничащем с Китаем. Ветеринарным врачам не удалось вовремя диагностировать вирус. Некоторые кролики были убиты на Биробиджанском комбинате, а примерно 5 тыс. шкурок были отправлены на Воскресенскую фабрику, откуда вирусная геморрагическая болезнь кроликов попала в Московскую область и прочие регионы. К 1987 году вирус присутствовал в 31 регионе.
Причины возникновения заболеваний кишечника
Заболевания кишечника могут иметь разную природу: инфекционную, двигательную, иммунную, опухолевую, аллергическую.
Основные причины:
Наследственность. Склонность к заболеваниям кишечника может передаваться на генетическом уровне.
Инфекции. Кишечными инфекциями называют целую группу заболеваний, самое безобидное из которых – пищевое отравление. Из особенно опасных можно выделить холеру, брюшной тиф, сальмонеллез. Кишечная инфекция бывает бактериальной и вирусной. Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм начинается бессимптомный инкубационный период, который может продолжаться до двух суток. Затем появляются симптомы кишечной инфекции, вызываемые как самими микробами, так и выделяемыми ими токсинами. Чаще всего возбудителями инфекционных заболеваний становятся немытые руки, грязная посуда, сырая вода, плохо вымытые овощи и фрукты, продукты с истекшим сроком годности. Протекают они остро, вызывая воспаление слизистой и влияя на общее состояние человека.
Паразиты. Самые известные их «представители» – глисты. Они попадают в организм через ротовую полость, как правило, через плохо обработанную пищу. Например, суши, которые изготавливаются из сырой рыбы.
Аллергия на разные продукты питания. Чаще проявляется у детей. Например, на молочные продукты или цитрусовые.
Несбалансированный рацион. Острая, сырая еда вызывает энтериты, колиты. Частое употребление молочных продуктов, углеводов (макароны, белый хлеб) может стать причиной запоров.
Курение и алкоголь. Они ограничивают поступление кислорода в нужном количестве к кишечным стенкам.
Гиперактивность иммунной системы. Иногда во время борьбы с вирусами и бактериями антитела иммунитета уничтожают не только их, но и стенки кишечника.
Медикаменты. Антибиотики негативно влияют на кишечную микрофлору, нарушая процесс всасывания полезных веществ.
Отсутствие физической нагрузки. Если человек ведет малоподвижный образ жизни, то перистальтика кишечника (сокращение его стенок, помогающее продвигать пищу) становится менее активной. Также отсутствие физической нагрузки может способствовать появлению геморроя.
Стресс.Так как мозг и кишечник постоянно взаимодействуют, то стресс способен отрицательно влиять на усвоение питательных веществ, а также он снижает метаболизм и уменьшает выработку полезных ферментов.
Лишний вес. Он повышает риск колоректального рака (опухоли толстого кишечника) в 1,5 раза.
Хронические заболевания(язвенный колит, болезнь Крона).
Дефицит жидкости. Может привести к запорам.
Поражение соседних органов. Например, если человек хронически болеет гастритом, патология может перейти в кишечник, став причиной гастроэнтерита.
Ядовитые вещества.Работу слизистой, в частности, нарушают мышьяк, фосфор, свинец.
Лечение заболеваний кишечника в Expert Clinics
Expert Clinics предлагает комплексную медицинскую помощь пациентам, страдающим различными заболеваниями кишечника. В нашей клинике работают высококвалифицированные врачи с уникальными знаниями, подкрепленными многолетней практикой, как в России, так и за рубежом.
Стоит сказать, что не нужно бояться проверять кишечник. Современные методы помогают безболезненно диагностировать его состояние.
Доктора Expert Clinics обладают знаниями из области интегративной антивозрастной и биомедицины, и способны обнаружить болезнь на ранних стадиях и приступить к ее лечению в кратчайшие сроки без очередей, стресса и в комфортных условиях.
А главное, восстановленное здоровье кишечника повысит тонус всего организма и значительно улучшит ваше самочувствие.
Причины появления
Сухие мозоли не формируются моментально, им предшествует стадия влажного пузыря (влажная мозоль). Когда на кожу длительное время воздействуют раздражающие грубые факторы, поверхностные слои тканей отмирают, постепенно замещаясь ороговевшими пластами.
Предрасполагающие факторы:
- ношение неудобной обуви;
- деформации и травмы ступней;
- возрастные изменения кожи;
- грибок стоп;
- плоскостопие, пяточная шпора;
- заболевания эндокринной системы;
- гипергидроз;
- неправильная походка, повышенные нагрузки;
- гиповитаминоз (особенно вит. А).
Очень часто мозоли имеются у работников тяжелого физического труда, так как кожа постоянно подвержена механическому воздействию.