Лечение
Для лечения поноса важно определить причину появления поноса, оценить общее состояние здоровья и выяснить, не привела ли диарея к серьезным осложнениям. Поэтому при зеленом поносе нужно обратиться к врачу, который проведет осмотр, соберет анамнез и назначит диагностику
Лечение рекомендуется на основании полученных данных. Оно может включать в себя прием самых разных лекарственных средств, в перечень которых могут входить:
- антибактериальные препараты – назначаются при лечении диареи бактериального происхождения;
- антидиарейные средства – позволяют нормализовать моторную функцию кишечника, снизить потери жидкости и восстановить ритм работы кишечника;
- противовоспалительные препараты – помогают купировать воспаление стенок кишечника;
- энтеросорбенты – поглощают токсины и выводят газы.
Лечение диареи проводится комплексно: устраняется как основное заболевание или состояние, вызвавшее этот симптом, так и последствия поноса (снижение уровня электролитов и пр.).
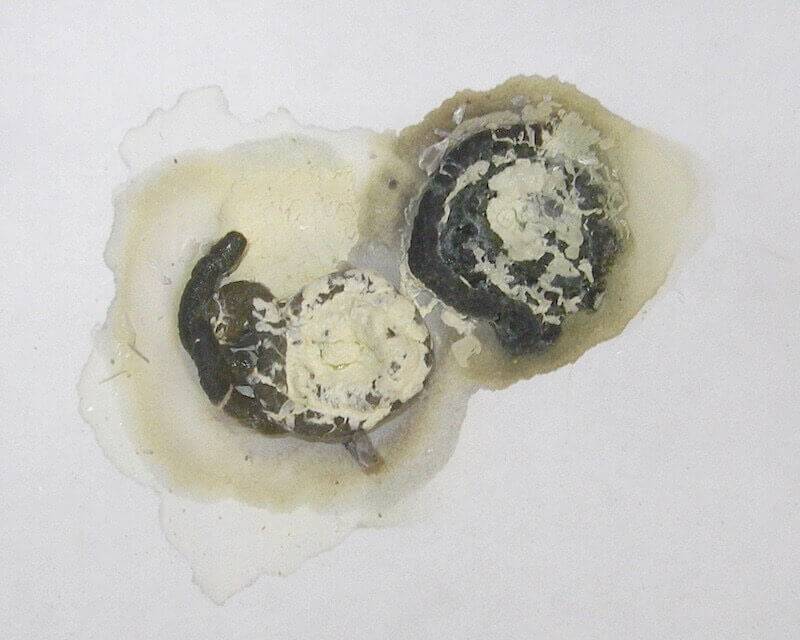
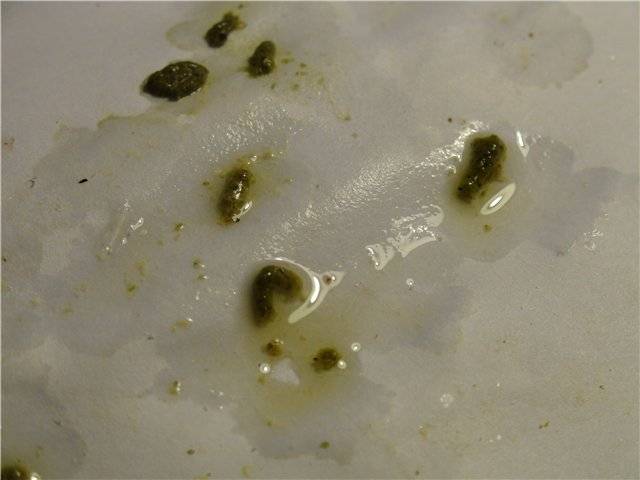
Какой бывает понос у голубей
При различных проблемах и заболеваниях у птиц бывает стул разного характера — водянистый, зелёный, с примесью слизи или крови.
Читайте о том, с помощью каких препаратов делают отраву для голубей.
Водянистый (жидкий)
Водянистый или жидкий стул нормального или белого цвета характерен для таких заболеваний, как:
- вертячка (парамиксовирусная инфекция);
- гельминтоз;
- каппиляриоз;
- стафилококкоз;
- стрептококк;
- аспергиллёз.
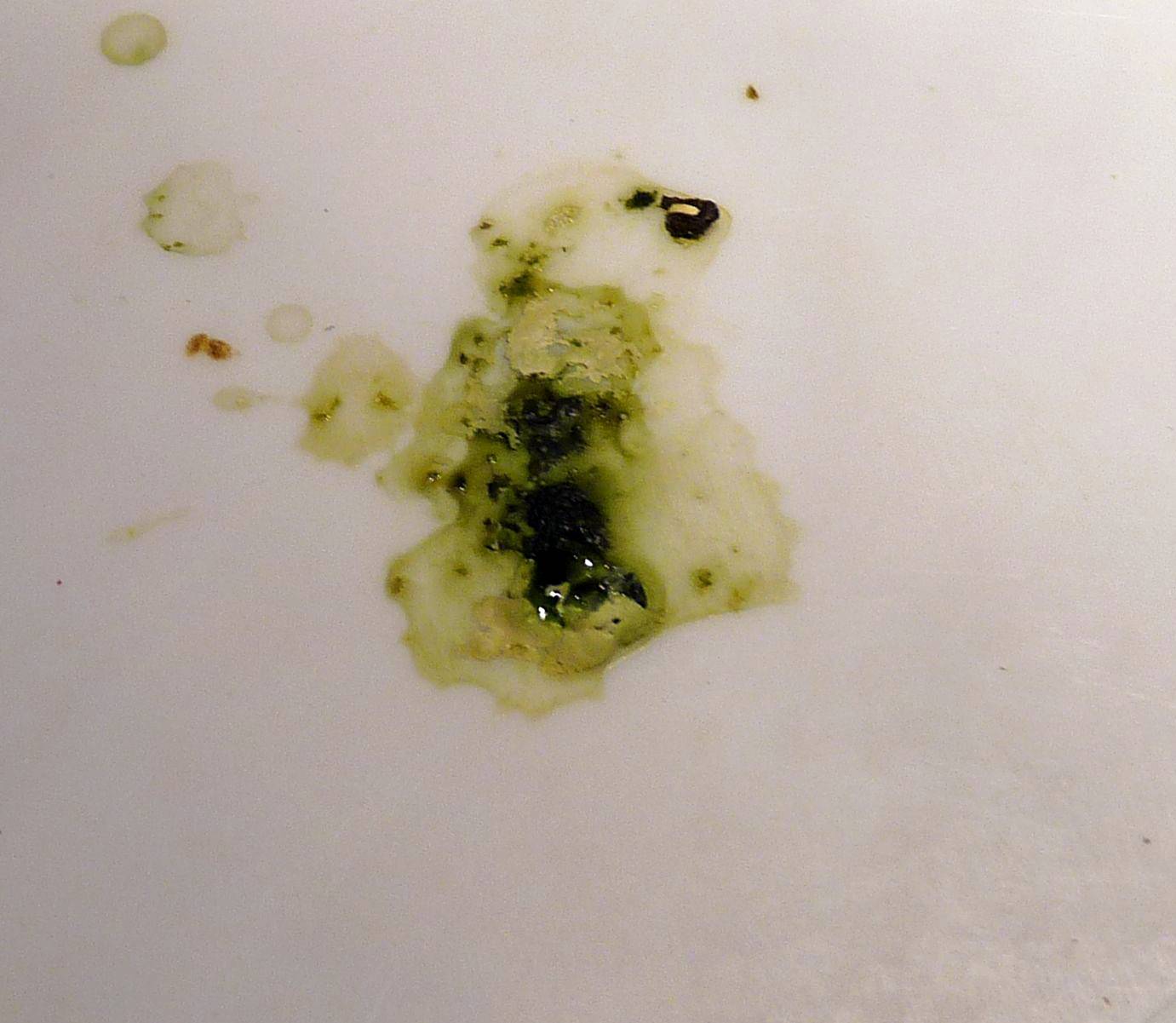
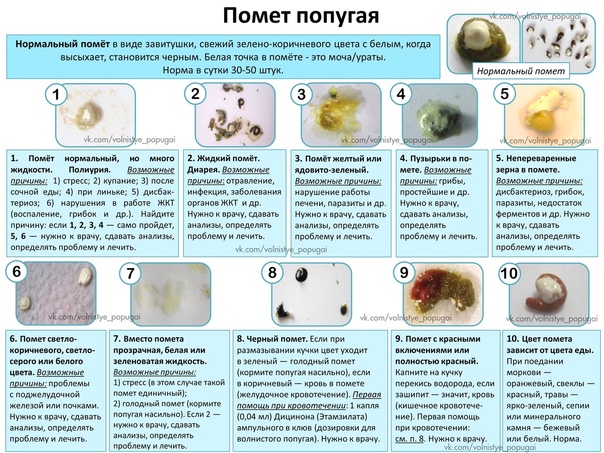
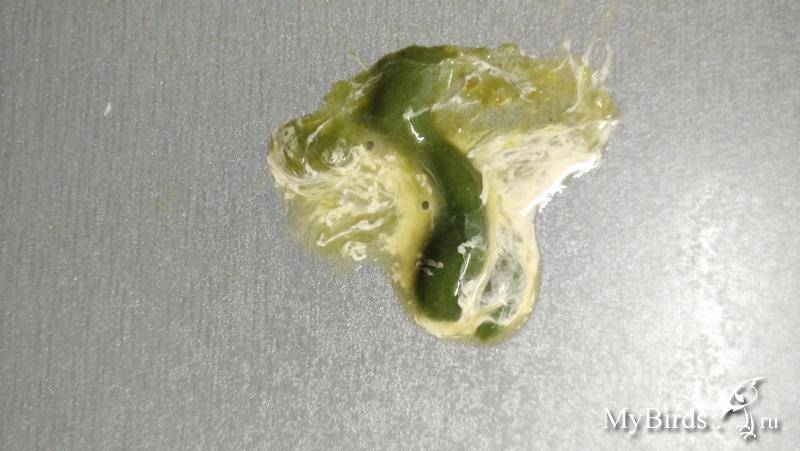
Понос зелёного цвета
Зелёный цвет помёта может свидетельствовать о присутствии в организме птицы:
- гастроэнтерита;
- парамиксовируса;
- трихомоноза.

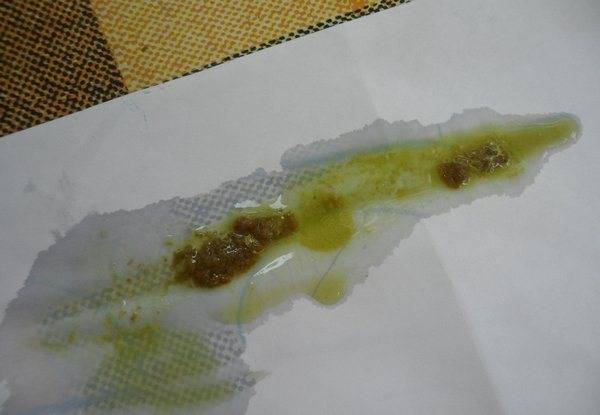
Кровавый
Стул с содержанием крови, слизи наблюдается при развитии у пернатых следующих заболеваний:
- сальмонеллёз;
- кокцидиоз;
- недостаток витамина К.

Как проявляется понос
Понос у грудного ребенка и у детей старшего возраста может проявляться испражнениями разного характера. Испражнения могут иметь как водянистый, так и кашицеобразный характер, они появляются с разной частотой. Если у ребенка дизентерия, то кал, как правило, изначально является плотным, а позже становится жидким с примесью крови и слизи. Если ребенок заболел амебиозом, то в его испражнениях будет содержаться кровь и стекловидная слизь. Понос у грудничка, кроме характерных испражнений, может проявляться урчанием в животе, болью, вздутием. Кроме того, может наблюдаться прямокишечная колика, при которой у ребенка отмечаются частые позывы и ощущение судорожного сокращения прямой кишки. Очень часто у грудничков наблюдаются частые поносы со схожими симптомами после антибиотиков. При этом дефекации нет, но иногда выделяются небольшие комочки со слизью. Чем лечить понос у грудничка должен решать только врач, который изначально определяет особенности состояния ребенка, опрашивает родителей о том, как выглядит кал малыша, и только тогда принимает решение, что делать.
Однако родители должны четко понимать тот факт, что даже легкие поносы негативно сказываются на общем состоянии маленького ребенка, поэтому лечение у грудничка состояния, которое спровоцировало такие симптомы, должно проводиться без отлагательств. Особенно опасен тяжелый понос у новорожденного, так как такое состояние у младенцев и маленьких детей может быстро привести к истощению, спровоцировать гиповитаминоз и, как следствие, изменение внутренних органов. В случае с едва появившимся на свет ребенком о диарее врачу нужно рассказать незамедлительно. Чем лечить у неврожденного болезни, связанные с проявлениями поноса, может правильно определить только специалист. Ведь без медицинской подготовки невозможно определить, что делать, и при этом не навредить малышу.
Некоторые источники утверждают, что понос у месячного ребенка и у детей постарше чаще проявляется в летний период. Но врачи утверждают, что и в холодное время года диарея развивается приблизительно с такой же частотой.
Медикаментозное лечение
Лечение на дому обязательно требует обращения к медикам. По назначению врача используются такие группы препаратов:
Противовирусные препараты — «Кагоцел», «Цитовир».
Ферменты для улучшения пищеварения — «Пангрол», «Креон».
Противодиарейные препараты — «Энтерол», «Лоперамид», «Имодиум».
Пре- и пробиотики — «Линекс», «Бифиформ», «Аципол», «Бифидумбактерин», «Хилак форте»,
Жаропонижающие средства — «Ибуклин», «Парацетамол», «Нурофен». Чтобы сбить температуру маленьким детям, можно воспользоваться ректальными свечами «Цефекон», обтираниями слабым раствором водки или уксуса.
Детоксикация организма проводится с помощью сорбентов «Полисорб», «Активированный уголь», регидратационных растворов «Регидрон» и «Гастролит». При незначительном обезвоживании растворы принимают перорально. Их пьют маленькими глотками через каждые 10 минут. Для восстановления потерянной жидкости показано обильное питье воды, морсов, чая. Тяжелые формы заболевания лечат в стационаре путем внутривенного введения коллоидных растворов.
Антибиотики показаны при вторичном инфицировании кишечника бактериями — «Энтерофурил», «Альфа Нормикс»
Применять их следует с осторожностью, чтобы не спровоцировать дисбактериоз.
Для снятия спазмов и боли в животе — «Но-шпа», «Спазмалгон».
Препараты против изжоги — «Рени», «Маалокс», против рвоты — «Мотилиум».
Категорично запрещается давать зараженному противодиарейные препараты без назначения врача. Также при отсутствии прямых показаний нельзя принимать антибиотики. Они не оказывают влияния на вирус, но способны навредить микрофлоре кишечника. Их назначают только при очевидном или диагностированном присоединении бактериальной инфекции.

Диагностика при хронической диарее
Оптимальная стратегия диагностики хронической диареи не установлена. Процедура основана в основном на мнениях специалистов. Оптимальным считается алгоритм, предложенный Американской гастроэнтерологической ассоциацией, предполагающий, что предоставить важную информацию о причине диареи могут тщательный сбор анамнеза и физикальное обследование.
Гастроэнтеролог опрашивает пациента о:
- путешествиях;
- факторах риска заражения ВИЧ;
- недержании кала (некоторые люди принимают его за диарею);
- возникновениях диареи ночью (предположительно секреторной диареи);
- воспалительных заболеваниях кишечника;
- объеме стула (объемный стул указывает на то, что причиной диареи является нарушение функции тонкого кишечника, а небольшие порции стула указывают на нарушения функции толстого кишечника);
- принимаемых лекарствах (в том числе без рецепта) и пищевых добавок.
Сочетание боли в животе с периодической диареей и запором может указывать на синдром раздраженного кишечника. Частый стул с небольшим объемом свидетельствует о нарушенном функциональном фоне.
Диарея возникшая после употребления продуктов, содержащих свежее неферментированное молоко, свидетельствует о непереносимости лактозы (гиполактазии) из-за дефицита лактазы в слизистой оболочке тонкой кишки.
Похожий алгоритм развития лежит в основе диареи, которая возникает после употребления большего количества продуктов, не содержащих сахара (жевательная резинка, диетические конфеты), содержащих в качестве подсластителя сорбит или маннит.
В слизистой оболочке кишечника человека нет ферментов, способных расщеплять эти сахарные спирты. Оставаясь в просвете кишечника, эти осмотически активные соединения притягивают воду в просвет кишечника, а также становятся питательной средой для бактерий, которые там живут и перерабатывают эти соединения путем ферментации.
Алкоголь может вызвать диарею, поскольку он ухудшает всасывание натрия и воды в тонком кишечнике.
Связывание симптомов с употреблением определенных продуктов подразумевает пищевую аллергию.
Анальный половой акт — фактор риска инфекционного проктита, а беспорядочные половые связи повышают риск заражения ВИЧ.
Источники, которые заставляют задуматься о конкретном заболевании при физическом обследовании:
- Симптомы, указывающие на органическое заболевание — анемия, недоедание;
- пальпируемая опухоль в брюшной полости у молодого пациента вызывает подозрение на болезнь Крона, а у пожилого пациента — на рак. Болезнь Крона развивается с изъязвлениями во рту и перианальными свищами;
- Лимфаденопатия вызывает подозрение на ВИЧ-инфекцию;
- Пониженный тонус сфинктера прямой кишки свидетельствует о недержании кала;
- Увеличение щитовидной железы и экзофтальмия приводят к подозрению, что причина хронической диареи — гиперактивная щитовидная железа.
Основные лабораторные тесты у большинства пациентов должны включать:
- анализ периферической крови с лейкограммой;
- OB или CRP;
- тесты, оценивающие функцию щитовидной железы (fT3, fT4, TSH);
- измерение концентрации электролитов;
- измерение концентрации общего белка и сывороточного альбумина;
- анализ на наличие крови в стуле.
Водянистый понос («понос водой»)
Его причинами могут быть как бактериальные, так и вирусные инфекции. Самой тяжелой из них, безусловно, является холера, но гораздо чаще встречаются сальмонеллезы, ОКИ вирусной этиологии. Тонкий кишечник поражается токсинами возбудителей, это сопровождается выходом большого количества воды и растворенных в ней солей в просвет кишечника (стул может напоминать «рисовый отвар»), без адекватного восполнения запасов электролитов может наступить фатальное обезвоживание. Требуется госпитализация в специализированный стационар (отделение кишечных инфекций).
Самостоятельная диагностика и лечение недопустимы. Понос при кишечных инфекциях далеко не всегда может сопровождаться тошнотой, рвотой, болями в животе и повышением температуры (у ослабленных пациентов, а также в терминальных стадиях холеры температура тела может падать ниже нормы); лечение же напрямую зависит от вида возбудителя заболевания, определить который в домашних условиях невозможно.
Патофизиология
Повышенное содержание воды в стуле — результат преимущества секреции воды и ионов над физиологическим процессом их поглощения. Это состояние может быть следствием:
- Наличия чрезмерного количества осмотически активных веществ в просвете кишечника. Например, осмотическая диарея возникает после употребления неусвояемых сахаров — синтетической лактулозы или лактозы у людей с дефицитом лактазы в кишечном эпителии.
- Стимуляции секреторных процессов в энтероцитах. Активная секреция анионов, в основном клетками крипт кишечных желез, часто является результатом действия бактериальных энтеротоксинов.
Причины поноса у детей
Определяются разные причины поноса у детей в зависимости от того, какой именно его вид диагностируется. Наличие инфекционных поносов отмечается при сальмонеллезе, дизентерии, пищевых отравлениях, вирусных заболеваниях и др. Очень часто у современных детей диагностируется вирусная диарея. Основные ее причины у ребенка — это ротавирус. В основном понос, спровоцированный ротавирусами, поражает детей до двух лет. Как правило, это сподарические случаи, однако иногда происходят и эпидемии ротавирусной инфекции. При ротавирусной инфекции инкубационный период может продолжаться несколько дней. Проявляется она остро — рвотой, общими симптомами недомогания и поносом. При вирусном гастроэнтерите болевых ощущений в животе, как правило, нет. Понос имеет водянистый характер, а жидкость, которую ребенок теряет в процессе такой болезни, содержит очень много солей. Если у взрослого человека вирусный понос может продолжаться до трех дней, то у детей болезнь иногда длится до шести дней
В процессе лечения очень важно обеспечить
замещение той жидкости, которую потерял организм, так как сильное обезвоживание может быть опасным для жизни человека. Поэтому ребенку обязательно рекомендовано питье с содержанием соли и глюкозы
Применение антибиотиков для лечения детей, больных водным поносом, не влияет на продолжительность заболевания.
Алиментарный детский понос проявляется как результат длительного периода нарушения питания, при однообразном питании, в случае аллергии к продуктам питания или к медикаментозным препаратам.
Причина диспепсического поноса — нарушение процесса переваривания пищи из-за секреторной недостаточности печени, желудка, поджелудочной железы. Также диспепсический понос может стать следствием недостаточной продукции ряда ферментов тонкой кишкой. Понос у грудного ребенка может развиваться вследствие лактазной недостаточности. В этом случае самочувствие малыша становится хуже через некоторое время после питания молоком (у грудничка – после кормления, у детей старших – после приема цельного молока или молокопродуктов). При сахарной недостаточности то же самое наблюдается, если ребенок употреблял еду с сахаром.
Токсический понос у ребенка проявляется как последствие почечной недостаточности, а также при отравлении организма мышьяком или ртутью. Медикаментозный понос развивается после приема некоторых лекарственных средств. Чаще всего у детей это происходит под действием антибиотиков, которые могут спровоцировать развитие дисбактериоза.
Неврогенный понос — последствие нарушений регуляции нервной системой моторной деятельности кишечника. Так, понос у грудного ребенка может развиться вследствие сильного волнения, страха.
У детей старше одного года причиной поноса бывает и синдром раздраженной кишки, а также ряд хронических болезней ЖКТ.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии
Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.
Возбудитель
Возбудителем этой инфекционной болезни считается ротавирус, который принадлежит к семейству Реовирусов. Название данный вирус получил из-за значительного внешнего сходства с колесом, что в переводе на язык латыни звучит, как рота. Различают 8 различных видов ротавирусов, но наиболее часто выявляемый вид – это ротавирус A, который в 90% случае выделяется у человека при развитии данного заболевания.
Генетическая информация представлена геномом, содержащим молекулу рибонуклеиновой кислоты, состоящей из 2 нитей, окруженной капсидом, который представляет собою белковую оболочку, содержащую 3 слоя. Снаружи вирус не имеет защитной капсулы, которую нередко называют суперкапсидом. Вирус достигает в диаметре от 65 до 75 нанометров ,он хорошо устойчив к воздействию низких температур, что подтверждает факт сохранения его свойств при многократном замораживании. Но при кипячении, а также при воздействии на него спирта, он мгновенно погибает. Также отмечается его устойчивость в водной среде при применении соединений хлора.
Наши услуги
38
Общий (клинический) анализ крови
300
1
39
Биохимический анализ крови, базовый (общий белок, мочевина, креатинин, АЛТ, АСТ, холестерин общий, билирубин общий, глюкоза, железо)
1600
2
323
Антитела к эндомизию (АЭА), IgA
1200
12
332
Общий анализ кала (копрограмма) (качественно)
500
2
352
УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка)
1800
373
УЗИ щитовидной железы
1100
407
Консультация терапевта
1600
416
Консультация гастроэнтеролога
1600
443
Посев на возбудителей кишечных инфекций (сальмонеллы, шигеллы) с определением чувствительности к а/б (диз. группа)
1100
8
Анатомические особенности

Если ребенок спокоен, волноваться не стоит
Пищеварительный тракт человека начинается с ротовой полости, откуда пища через пищевод поступает в желудочно-кишечный тракт.
В желудке пищевые массы подвергаются неполному разложению под действием кислотного сока. Также в этом отделе происходит незначительное всасывание воды. Окончательные процессы обработки субстратов происходят в тонком кишечнике, где также осуществляется всасывание белков, углеводов и жиров.
Диарея чаще всего связана с работой толстого кишечника. Основной функцией этого отдела пищеварительного тракта является всасывание воды и формирование каловых масс.
Внутренняя оболочка тонкой кишки может стать частично непроницаемой для воды в ответ на определенный патологический фактор, что и приводит к выделению жидкого стула. В норме стул содержит незначительное количество воды, поскольку кишечник способен всасывать до 2/3 жидкости, поступившей с пищей.
При диарее также нарушаются другая немаловажная функция органа – усвоение витаминов. Так, хроническая диарея у ребенка может привести к гиповитаминозу.
Говоря о детях до года, необходимо учитывать особенности развития микрофлоры кишечника. У взрослых людей в толстой кишке постоянно содержатся бактериальные колонии, состоящие из полезных и нейтральных микроорганизмов. Полезные бактерии помогают усваивать витамины и клетчатку, а нейтральные не приносят никакого вреда организму.
При нарушении микробиома кишечника, дисбактериозе, в просвете органа появляются вредные микроорганизмы, нарушающие всасывание воды. Процессы формирования микробиома кишки начинаются сразу после рождения. В этот период бактериальные колонии нестабильны, поэтому диарея у младенцев нередко связана с этой особенностью.
Антисекреторные средства при инфекционной диарее
Поиск идеального антисекреторного агента, т.е. лекарства, способного напрямую ингибировать секреторные процессы в энтероците, продолжается. Начальной фармакологической мишенью были внутриклеточные сигнальные механизмы, особенно ассоциированные с кальцием и кальций-связывающим белком кальмодулином. Разработки были прекращены из-за отсутствия дополнительных преимуществ по сравнению со стандартными противодиарейными средствами.
В последнее время внимание сосредоточено на энтеральной или кишечной нервной системе (ЭНС). Точно установлено, что ЭНС участвует в стимулировании секреции
Ряд нейротрансмиттеров идентифицирован, многие участвуют в кишечной секреции и, следовательно, рассматриваются в качестве потенциальных фармакологических мишеней для лечения водянистой диареи.
Другой подход заключался в разработке ингибитора энкефалиназы. К веществу этой группы относится рацекадотрил. Рацекадотрил обладает проабсорбционной активностью за счет способности потенцировать эндогенные энкефалины в кишечнике. Это эффективное средство для снижения массы стула и частоты дефекации, его можно безопасно применять у детей, не вызывает запоров (в отличие от противодиарейных средств, снижающих моторику).
Вирусная диарея
Острая диарея вирусной этиологии характеризуется повышенным количеством водянистого или полужидкого стула (обычно более трех раз в сутки). Наиболее частая причина этого заболевания в развитых странах, при хороших санитарных условиях, — вирусные инфекции желудочно-кишечного тракта.
Патология часто сопровождается другими симптомами, характерными для вирусной инфекции — рвотой и лихорадкой.
Заболевание передается фекально-оральным путем и легко распространяется в среде больного человека. Вирусная диарея очень заразна, и для заражения достаточно небольшого количества инфекционного материала, содержащего от 10 до 100 вирусных частиц. Заражение происходит через загрязненную воду или пищу, грязные руки.
Источником инфекции может быть больной человек, выздоровевший человек, который вместе с калом выделяет вирусы или человек, инфицированный бессимптомно. Основной этиологический фактор — несколько типов вирусов:
- ротавирусы (особенно у младенцев и маленьких детей, но могут вызывать инфекции и у взрослых);
- норовирусы;
- саповирусы (относятся к семейству калицивирусов);
- кишечные аденовирусы (тип 40, 41).
В умеренном климате наибольшая выраженность вирусных инфекций (около 80% случаев) отмечается в осенне-зимний период. Чаще всего болеют маленькие дети (6 месяцев – 2 года). У взрослых заболевание протекает реже, обычно бессимптомно или в легкой форме.
Независимо от типа вируса, течение болезни схоже. Заболевание характеризуется внезапным началом диареи или рвоты, сопровождающейся лихорадкой, болями в животе, отсутствием аппетита и недомоганием. Стул обильный и водянистый по своей природе, обычно не содержит слизи или крови.
Вирусы, чаще всего вызывающие диарею:
- Ротавирусы. Вызывают диарею у младенцев и маленьких детей до 2 лет, взрослые подвергаются легкой форме заболевания или бессимптомно;
- Аденовирусы. Период инкубации составляет 8–10 дней. Вызывает диарею у детей младше 2 лет. Они не характеризуются сезонностью, встречаются круглый год;
- Астровирусы. Вызывают диарею у детей до 7 лет, период инкубации составляет 24-36 часов, короче, чем в случае с аденовирусами. Наибольший пик заболевания приходится на осенне-зимний период;
- Норавирусы. Характеризуются высокой инфекционной способностью. Заражение происходит в результате контакта с больным человеком, предметами или загрязненной пищей и водой. Чаще всего встречаются в больницах, столовых, домах престарелых, детских садах. Помимо диареи, наблюдаются сильные боли в суставах и головная боль. Продолжительность диареи у детей составляет неделю, а у взрослого 1–3 дня.
Что провоцирует появление папиллом
Папилломавирус есть в организме почти 80% сексуально активного населения. Но не у всех возникают внешние проявления в виде папиллом, поскольку при хорошем иммунитете вирус успешно подавляется иммунными клетками. ВПЧ в организме находится в клетках кожи и слизистых — на поверхности, а не в глубоких слоях дермы. Долгие годы вирус может ничем не беспокоить. Причиной папиллом на теле человека становится ослабление иммунитет под влиянием следующих факторов:
- постоянных стрессов;
- хронической усталости;
- пассивного образа жизни;
- некачественного питания;
- тяжелых инфекционных заболеваний;
- бесконтрольного или длительного приема антибиотиков;
- вредных привычек;
- беременности;
- переохлаждения.
Большое количество новообразований указывает на сильное снижение иммунитета. В таком случае особенно остро необходима консультация дерматолога и других узкоспециализированных врачей: венеролога, иммунолога.
Дети – особая категория пациентов
Кровотечение из заднего прохода может наблюдаться и у детей, даже самых маленьких. Такой симптом способен вызвать вполне обоснованную панику у молодой мамы, ведь появление крови – часто признак опасной патологии. Так, малыши до года, находящиеся на смешанном вскармливании, могут страдать поносами с кровянистыми прожилками по причине аллергической реакции на коровье молоко или иные пищевые компоненты, недостаточность фермента лактазы, расщепляющего “молочный сахар” – лактозу.
Очень серьезной причиной возникновения крови в кале при резком беспокойстве ребенка, увеличении температуры и рвоте может стать заворот кишки или инвагинация – острая хирургическая патология, требующая немедленной помощи малышу.
После года, когда активность ребенка значительно увеличивается, как и контакт с другими людьми, предметами быта и улицей, высока вероятность кишечных инфекций вирусной и бактериальной природы. При этом наряду с кровянистым поносом выражены симптомы общей интоксикации, лихорадка, нередко – рвота. Риск быстрого обезвоживания в случае кишечных инфекций у детей должен быть поводом к незамедлительному обращению за помощью (вызов «скорой помощи»).
Склонность к запорам, слишком плотный кал могут спровоцировать острую анальную трещину у ребенка. Специального лечения при этом обычно не требуется, достаточно наблюдения, но диагноз должен ставить врач, к которому непременно должна направиться мама вместе с малышом.
Не имеет большого значения возраст ребенка, будь то год, два или месяц. Любое подозрение на выделение крови из заднего прохода, пусть даже в незначительном количестве – повод для беспокойства и консультации у специалиста.
Для обследования следует обратиться, прежде всего, к проктологу, который произведет осмотр, пальпацию прямой кишки и назначит дополнительные исследования: ректороманоскопию, ультразвуковое исследование, ирригоскопию. При подозрении на опухоль, полип толстой кишки показана колоноскопия. Если кровь выделяется изредка и в небольших количествах, то нужно исследовать кал на скрытую кровь с помощью лабораторных тестов.
Единого метода лечения при кровотечении из ануса не существует, ведь это лишь симптом самых разных заболеваний, поэтому только правильная диагностика поможет выбрать наиболее оптимальный и эффективный метод терапии.
Лечение острой диареи
Лечение острой диареи, врач начинает с восполнения жидкости и электролитов. Если диарея не сопровождается рвотой, это делается перорально. Антибактериальная терапия в большинстве случаев не требуется, так как болезнь чаще всего проходит сама собой.
Эмпирическую или специфическую антибактериальную терапию следует начинать в следующих случаях:
- при диарее путешественников с жидким стулом >4 раз в день, с кровью, гноем, слизью и лихорадкой;
- при диарее со стулом >8 раз в день;
- при гиповолемической диарее, длящейся >7 дней;
- при госпитализации;
- при нарушениях иммунитета;
- при бактериальной диарее или с подозрением на нее (лихорадка, кровь в стуле, лейкоциты в стуле), за исключением случаев подозрения на инфекцию EHEC (энтерогеморрагический штамм E. coli или C. difficile). В этой ситуации эмпирическая антибактериальная терапия увеличивает риск гемолитического уремического синдрома или обострение течения инфекции.
В эмпирической антибактериальной терапии чаще всего используются пероральные препараты фторхинолонов (ципрофлоксацин 2 × 500 мг или норфлоксацин 2 × 400 мг) в течение 3-5 дней. Эта терапия неэффективна при инфекциях, вызванных штаммами, устойчивыми к фторхинолонам (например, Campylobacter). Альтернатива — препарат азитромицин (500 мг / 24 ч в течение 3 дней).
Прием лоперамида допустим только при острой диарее без температуры и крови в стуле.
Есть возможность использовать соль висмута и пробиотики.
Симптоматика ушного клеща у кошек
Заметить появление ушного клеща у кошки можно и без помощи ветеринарного врача. Однако подтвердить диагноз можно только в клинике. Основными и самыми частыми симптомами заражения являются:
- кошка начинает трясти головой;
- появляется беспокойство;
- мало спит;
- много мяукает;
- часто и сильно чешет уши (часто до появления крови);
- появление неприятного запаха, гнойных выделений;
- неестественное поведение питомца (трется ушами);
- ухудшение слуха (особенно актуально для котят в возрасте до 1 года);
- появление слипшейся шерсти в нижней части ушной раковины (выход гноя);
- постоянный наклон ушной раковины вниз (кошка инстинктивно наклоняет уши под углом);
- в ушах скапливается коричневый «налет»;
- повышается температура тела животного;
- кошка не дает трогать уши (появляются болезненные ощущения);
- около ушей можно заметить расчесы (царапины от когтей, отсутствие шерсти и т. д.);
- около ушей появляются залысины (кошка расчесывает уши, выпадает шерсть).
Отследить начало болезни без увеличительных приборов почти невозможно
Стоит отметить, что у кошки сохраняется аппетит на начальных стадиях заболевания. Двигательная активность может снизиться из-за неприятных ощущений, но как правило, на начальном этапе этого не отмечается. При прогрессировании болезни, появлении болевых ощущений питомец может стать раздражительный, будет отказываться от еды и воды, появится агрессия.
На заметку! Если ваш кот склонен к аллергическим реакциям, появление ушного клеща может спровоцировать дерматит
Обратите внимание на шею, мордочку. На данных участках будут появляться корочки.
Ваша кошка уже получала вакцины?
ДаНет
Симптомы
Дисбактериоз — причина проблем с животиком
Проявления заболевания зависят от причины его возникновения и формы течения. Основным признаком диареи является выделение жидкого стула у ребенка. Если приступы сохраняется в течение дня и дольше, то возникают симптомы обезвоживания.
Основные признаки:
- Редкое мочеиспускание.
- Суетливость и раздражительность.
- Отказ от еды.
- Сухость слизистой оболочки ротовой полости.
- Отсутствие слез при коликах.
- Выраженная сонливость и медлительность.
- Потеря эластичности кожи.
- Лихорадка.
- Появление крови в стуле.
- Рвота.
- Судороги мышц живота.
- Головокружение от потери жидкости.
При появлении перечисленных симптомов следует как можно скорее обратиться к педиатру.